Hinweis:
Die Inhalte dieses Beitrags wurden zum Zeitpunkt der Veröffentlichung nach bestem Wissen erstellt, entsprechen jedoch möglicherweise nicht mehr dem aktuellen Stand der wissenschaftlichen Erkenntnisse. Bitte beachten Sie das unten angegebene Aktualisierungsdatum.
Ältere Artikel können zudem Informationen enthalten, die nicht mehr unserem aktuellen Projekt- oder Leistungsstand entsprechen. Wir aktualisieren unsere Inhalte kontinuierlich.
1. Was sind klinische Studien?
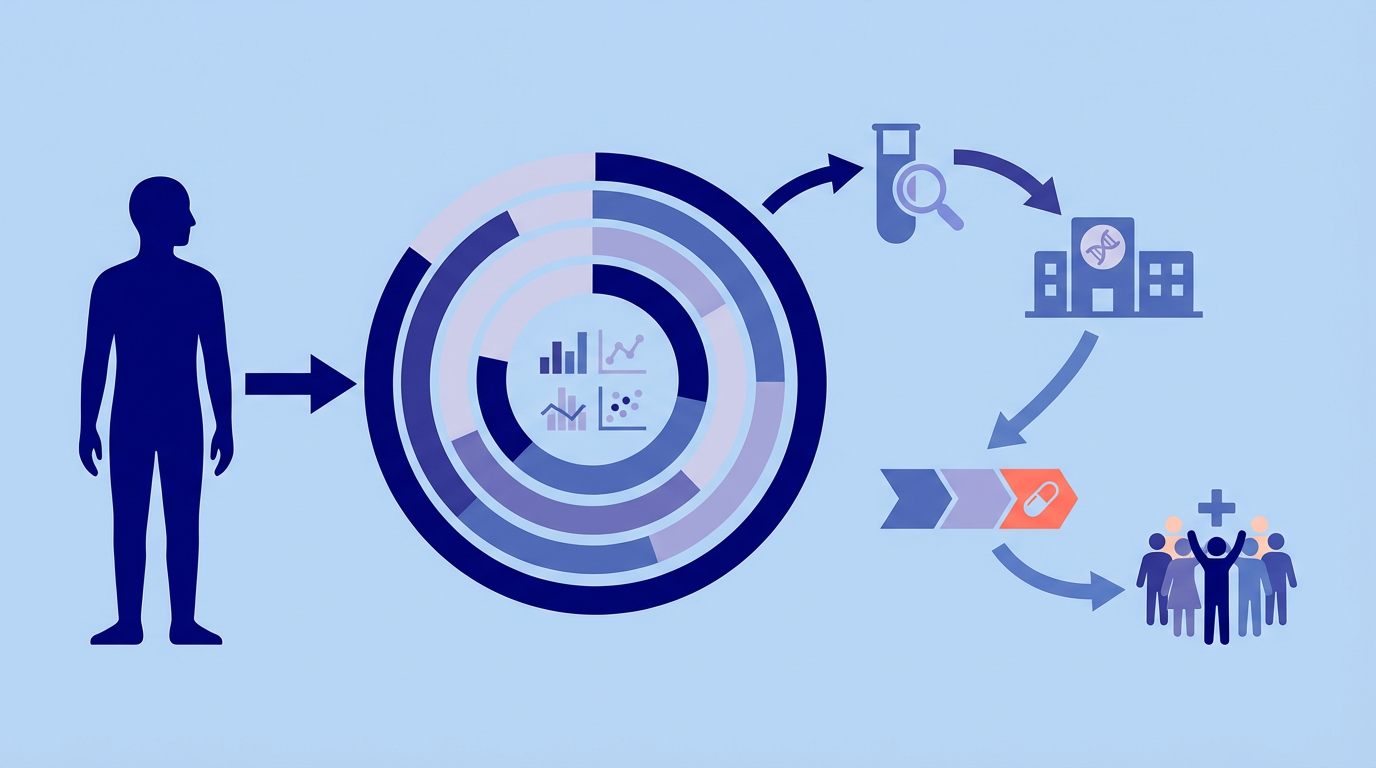
Bis neue Medikamente oder Behandlungsmethoden auf den Markt kommen, muss einiges geschehen. Schließlich muss der Nutzen einer medizinischen Maßnahme überhaupt erst bewiesen werden. Auf diesem weiten Weg bilden klinische Studien gewissermaßen den Übergang von der Grundlagenforschung zum Versorgungsalltag in Praxen und Krankenhäusern [1].
Nur weil beispielsweise ein Laborexperiment oder Tierversuch vielversprechende Ergebnisse geliefert hat, heißt dies noch lange nicht, dass ein Wirkstoff auch bei Menschen effektiv und sicher ist. Zudem würde die Zulassung auch nur Sinn ergeben, wenn der Wirkstoff bereits existierenden Präparaten überlegen oder zumindest ebenbürtig ist [1].
Auch muss bereits vor der Durchführung einer klinischen Studie belegt worden sein, dass die Teilnehmenden keinem nennenswerten Gesundheitsrisiko ausgesetzt werden. Durchführungsort können Kliniken, Krankenhausambulanzen und seltener ärztliche Praxen sein. Oftmals sind klinische Studien jedoch so groß, dass sie gemeinsam von zahlreichen Kliniken in einem „Studiennetzwerk” durchgeführt werden [1].
Dabei werden klinische Studien entweder von forschenden Pharmaunternehmen oder von Forschenden an öffentlichen Einrichtungen in die Wege geleitet. Hierbei geht es meist um die Wirksamkeit und Sicherheit von neuen Behandlungsmethoden wie Medikamenten oder operativen Eingriffen. Es sind aber auch andere Fragestellungen wie die Wirksamkeit von Präventionsmaßnahmen möglich [1].
Von der ersten Idee bis zur Veröffentlichung einer Studie in einem wissenschaftlichen Journal müssen Forschende eine Vielzahl an Hürden überwinden:

2. Welche Arten von klinischen Studien gibt es
Letztlich gibt es verschiedene Arten von klinischen Studien, die alle unterschiedliche Vor- und Nachteile haben. Sie werden grob in interventionelle (Maßnahmen ergreifende) Studien und nicht-interventionelle (nur beobachtende) Studien unterteilt [2].
Allen gemein ist jedoch, dass sie immer eine klar definierte Studienpopulation und ein zu untersuchendes Behandlungsziel haben. Dies könnte zum Beispiel die Lebensqualität (=Behandlungsziel) bei Darmkrebspatient:innen (=Studienpopulation) sein [3].
2.1. Randomisierte kontrollierte Studien (RCTs)
Hierbei handelt es sich um eine interventionelle Studie, bei der die Teilnehmenden „randomisiert” werden, das heißt, nach dem Zufallsprinzip entweder einer Behandlungs- oder aber einer Kontrollgruppe zugeteilt werden. Diese Art der Studie ist der Goldstandard, wenn es darum geht, die Effektivität einer neuen Behandlungsmethode zu prüfen [3].
Beim Beispiel Darmkrebs könnte das so aussehen: Ein Pharmaunternehmen möchte eine neue Chemotherapie auf den Markt bringen und konnte bereits die Sicherheit des Präparates nachweisen. Nun bleibt die Frage, ob das Präparat auch einen Nutzen erbringt [4].
In diesem Fall würde die Studienpopulation aus Darmkrebspatient:innen bestehen. Also Menschen mit Darmkrebs, die im Rahmen ihrer Behandlung freiwillig einer Studienteilnahme zugestimmt haben. Daraufhin würde die Hälfte der Teilnehmenden der „Interventionsgruppe” zugeteilt werden. Diese erhalten das zu testende Präparat. Die andere Hälfte würde dagegen als „Kontrollgruppe” fungieren und ein Placebo erhalten [2, 4].
Wichtig ist dabei, dass weder die Teilnehmenden, noch die Ärzt:innen wissen, zu welcher Gruppe die jeweilige Person gehört. Dieses Prinzip nennt sich „doppelte Verblindung” und verhindert eine Verzerrung der Studienergebnisse [2, 4, 5].
Nachteile dieser Studienart können die hohen Kosten, ein erheblicher Zeitaufwand sowie das ethische Problem sein, mitunter schwer kranke Menschen mit einem Placebo zu behandeln. Auch kann ein Verzerrungseffekt entstehen, wenn sich nur bestimmte Patient:innengruppen für diese Art der Studie bereit erklären – zum Beispiel Menschen, bei denen keine andere Therapie geholfen hat [3].
Neben Medikamenten oder Operationsverfahren können mit dieser Art Studie auch Medizinprodukte, Impfstoffe, Physiotherapien, Akupunktur, psychosoziale oder rehabilitative Maßnahmen sowie Schulungen oder Diäten untersucht werden. Allerdings ist die doppelte Verblindung hier nicht immer möglich [5].
2.2. Kohortenstudien
In Kohortenstudien werden Menschen regelmäßig über Jahre hinweg daraufhin beobachtet, ob bei ihnen eine bestimmte Erkrankung auftritt. Dabei werden mindestens zwei Gruppen miteinander verglichen, wobei zumindest bei einer Gruppe eine bestimmte Exposition stattgefunden haben muss [2, 4, 5].
Bei einer Gruppe kann es sich beispielsweise um Raucher:innen handeln, während die Vergleichsgruppe Nicht-Raucher:innen wären. Oder eine Gruppe kam beruflich mit giftigen Substanzen in Kontakt, während die andere davon verschont blieb [4, 5].
Zu Beginn einer Kohortenstudie können die Teilnehmenden also durchaus noch gesund sein. Die Forschenden verfolgen dann, bei welchen Personen im Verlauf Gesundheitsprobleme auftreten. Diese Vorgehensweise nennt sich „prospektive Kohortenstudie” [4].
Zwar ist die von den Forschenden erwartete Krankheit hier noch nicht aufgetreten, jedoch kann sie bereits im Vorfeld klar definiert werden. Bei den Raucher:innen wäre das zum Beispiel Lungenkrebs [4].
Jedoch können Kohortenstudien auch „retrospektiv” durchgeführt werden. Hierbei würde die Erkrankung bereits vorliegen und die Forschenden würden nun in der Krankengeschichte nach möglichen Risikofaktoren (Expositionen) suchen [4, 5].
Kohortenstudien sind also besonders nützlich, um herauszufinden, wie häufig eine bestimmte Erkrankung ist und welche Faktoren das Auftreten beeinflussen. Auch ist diese Studienart ethisch unverfänglicher und teils günstiger durchzuführen als RCTs. Es findet schließlich keine Intervention statt. Klare Nachteile sind jedoch die fehlende Randomisierung und die erschwerte Verblindung [3, 4, 5].
2.3. Fall-Kontroll-Studien
Fall-Kontroll-Studien sind stets retrospektiv. In dieser Studienart werden Menschen mit einer bestimmten Erkrankung mit Menschen ohne diese Erkrankung verglichen. Jedoch sollten sich beide Gruppen ansonsten möglichst ähneln. Daraufhin werden beide Gruppen in einem Interview oder mit Hilfe ihrer Krankenakten rückblickend verglichen, um mögliche Risikofaktoren für die Erkrankung ausmachen zu können [4, 5].
Bei Fall-Kontroll-Studien ist der mögliche Faktor dabei noch unklar, wohingegen in der retrospektiven Kohortenstudie von einem bestimmten Faktor ausgegangen wird [6].
Zu den Vorteilen zählt kostengünstige und schnelle Durchführung, denn auch hier ist keine Intervention nötig. Fall-Kontroll-Studien kommen häufig bei der Erforschung seltener Erkrankungen zum Zuge, da sie teils mit weniger Teilnehmenden auskommen [3, 4].
Allerdings hängen die Forschenden oftmals stark von dem Erinnerungsvermögen der Studienteilnehmenden oder der Qualität der Krankenakten ab. Auch kann die Auswahl einer passenden Kontrollgruppe schwer fallen oder Raum für Verzerrungen bieten [3, 4].
| Randomisierte kontrollierte Studie (RCT) | Prospektive Kohortenstudie | Fall-Kontroll-Studie | |
|---|---|---|---|
| Einteilung und Studienverlauf | - Interventionsstudie - Prospektiv | - Beobachtungsstudie - Prospektiv | - Beobachtungsstudie - Retrospektiv |
| Beschreibung | - Randomisiert: | - Kohorte: | - Fälle: → Personen mit der zu untersuchenden Erkrankung Kontrollen: → Personen ohne diese Erkrankung |
| Welche Gruppen werden verglichen? | - Vergleich von Interventions- und Kontrollgruppen | - Vergleich von Exponierten- und Nicht-Exponierten | - Vergleich von Fällen (Patient:innen mit Erkrankung) und Kontrollen (Patient:innen ohne Erkrankung) |
| Gruppenaufteilung | - Randomisierung: → per Zufall | - Aufteilung nach Risikofaktoren zu Beginn der Studie | - Aufteilung nach Vorliegen der Erkrankung zu Beginn der Studie |
2.4. Querschnittsstudien
Querschnittsstudien sind Momentaufnahmen. Sie befassen sich mit Häufigkeit und Verteilung einer Krankheit oder einer bestimmten Exposition in der Bevölkerung. Die Studienfrage könnte zum Beispiel lauten: Wie häufig ist Darmkrebs in Deutschland und wie viele Betroffene sind zur Krebsvorsorge gegangen? [2, 3, 4]
Der Klassiker unter den Querschnittsstudien ist dabei die Umfrage. Dabei sollten die Teilnehmenden zufällig ausgewählt werden und repräsentativ für die Gesamtbevölkerung sein. Ihre Charakteristika sollten sich also nicht wesentlich von der restlichen Gesellschaft unterscheiden. Neben einer Befragung kann es sich ebenso um eine Untersuchung handeln [4].
Da die Daten nur einmalig erfasst werden, sind Querschnittsstudien recht kostengünstig und schnell durchführbar. Mit ihnen lassen sich gut beschreibende Aussagen über das Vorkommen von Erkrankungen treffen. Jedoch liefern sie keinen Aufschluss über die zugrundeliegenden Ursachen [3, 4].

2.5. Qualitative Studien
Qualitative Studien beruhen im Gegensatz zu den anderen Studientypen nicht auf Zahlen oder Daten. Stattdessen werden generelle Informationen gesammelt, die oftmals einen orientierenden Einstieg in ein Thema ermöglichen [4].
Die Informationen können im Gespräch mit Betroffenen oder Angehörigen gewonnen werden als auch auf Dokumenten und Beobachtungen beruhen. Es kann dabei zum Beispiel um die Frage gehen, wie es ist, mit einer bestimmten Erkrankung zu leben [4].
Wichtig hervorzuheben ist, dass diese Studien keine statistischen Aussagen zulassen und letztlich keinerlei wissenschaftlichen Beweis liefern.
3. Klinische Studien: Welche Daten fehlen?
Klinische Studien sind das aktuell beste Instrument, um in der Medizin einen Sachverhalt nachzuweisen. Sie können also helfen, bestimmte Fragestellungen zu beantworten. Dies gelingt jedoch nur, wenn für die zu untersuchende Frage das richtige Studiendesign gewählt worden ist [4].
Denn Durchführung und statistische Auswertung können noch so gewissenhaft sein: Passt die gewählte Studienart nicht zur Fragestellung, nützen die Ergebnisse wenig. Die verschiedenen Studien ergänzen sich also und bilden so gemeinsam ein Gesamtbild [5].
Dennoch decken auch alle sich ergänzenden klinischen Studien nur einen Bruchteil unserer Realität ab:

Denn viele Daten aus dem alltäglichen Leben von Menschen werden in medizinischen Studien nicht berücksichtigt oder werden schlicht zu selten erfasst. Dabei haben Dinge wie Schlaf, Bewegung, Ernährung und Konsumverhalten im Alltag einen wesentlichen Einfluss auf unsere langfristige Gesundheit.
Doch auch hier tut sich etwas: Nicht nur, dass all diese Daten in der digitalen Welt zunehmend anfallen. Mit Hilfe von Wearables und digitalen Speicherorten können sie künftig wesentlich leichter mit Wissenschaftler:innen geteilt werden. Damit werden diese Gesundheitsdaten zunehmend zu einer wertvollen Ergänzung zu den weiterhin wichtigen klinischen Studien [7].
Dennoch bleibt noch viel zu tun. Denn große Datenmengen führen nicht automatisch zu statistisch zuverlässigen Ergebnissen. Und auch im Umgang mit den bewährten klinischen Studien gibt es große Herausforderungen:
4. Herausforderungen in der klinischen Forschung
4.1. Replikationskrise in der Forschung: Was tun?
Eine der größten Herausforderungen in der medizinischen Forschung ist derzeit, dass wissenschaftliche Journale daran interessiert sind, überwiegend neue, am besten bahnbrechende Erkenntnisse zu veröffentlichen. Das liegt in der Natur der Sache und ist erstmal nicht verwunderlich.
Jedoch führte dieser Umstand in der Vergangenheit zu einer „gefärbten” Veröffentlichungsquote. Studien mit neuen, statistisch signifikanten Ergebnissen wurden eher veröffentlicht als Studien, in denen zum Beispiel ein Zusammenhang widerlegt oder nur der Status quo bestätigt werden konnte. Auch wurden manche Medikamentenstudien gar nicht erst eingereicht, wenn der gewünschte Effekt des Medikaments darin nicht gezeigt werden konnte [8, 9, 10].
Wissenschaftler:innen, die beruflich vorankommen wollen, sind jedoch auf eine Mindestzahl an Publikationen angewiesen. Ein echtes Dilemma, was dazu führte, dass jede Menge Studien mit spannenden Ergebnissen veröffentlicht wurden – die jedoch in Folgestudien schlicht nicht bestätigt werden konnten. Dies wird in Fachkreisen auch als „Replikationskrise” bezeichnet [8, 9].
Doch hier wird mittlerweile gegengesteuert. Wichtige Institutionen wie das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) und die Weltgesundheitsorganisation (WHO) setzten sich aktiv dafür ein, dass „die Ergebnisse aller klinischen Studien verpflichtend registriert und publiziert werden” [10, 11].
4.2. Sich widersprechende Studien: Evidenzklassen helfen
Auch sollte eine einzelne Studie nie als alleiniger Beweis für einen Sachverhalt gewertet werden. Hier hilft es sich klar zu machen, dass es bestimmte „Evidenzklassen” gibt, nach denen die Wertigkeit einer wissenschaftlichen Aussage beurteilt werden kann [12, 13]:

Wenn also jemand sagt, „ich habe da neulich eine Studie gelesen”, ist dies stets mit Vorsicht zu genießen. Wichtig wäre zunächst, um welche Art von Studie es sich handelt, welchen Gütekriterien sie entspricht und ob sich die Ergebnisse mit anderen Publikationen decken [12, 13].
Bei allen Schwierigkeiten ist diese Herangehensweise eine der größten Errungenschaften in Medizin sowie Wissenschaft und verhindert eine falsche Gewichtung von Einzelmeinungen oder „Ausreißerstudien” [12, 13].
5. Warum eine Studienteilnahme lohnt
Wisschenschaft und klinische Studien sind das Beste, was die Menschheit hat, um den medizinischen Erkenntnisgewinn systematisch voranzubringen. Allein ein kurzer Blick auf die Gesundheitsversorgung früherer Generationen reicht, um die beeindruckenden Fortschritte in Medizin und Forschung nachzuvollziehen.
Bei all dem ist die aufeinander aufbauende Leistung der Wissenschaftler:innen jedoch nur die halbe Wahrheit. Denn ohne die Bereitschaft von Menschen, an Studien teilzunehmen und sich so aktiv in die Forschung einzubringen, wäre all dies unmöglich.
Jeder Mensch ist irgendwann auf gute Medizin angewiesen. Spätestens im Alter. Genauso kann jeder Menschen einen kleinen Beitrag leisten, die Forschung bis dahin für sich und andere voranzubringen.
Und dank digitaler Lösungen wird all dies immer einfacher. Egal, ob es um eine Studienteilnahme per App, das Speichern von Gesundheitsunterlagen oder eine Datenspende an die Forschung geht.
Die Inhalte dieses Artikels geben den aktuellen wissenschaftlichen Stand zum Zeitpunkt der Veröffentlichung wieder und wurden nach bestem Wissen und Gewissen verfasst. Dennoch kann der Artikel keine medizinische Beratung und Diagnose ersetzen. Bei Fragen wenden Sie sich an Ihren Allgemeinarzt.
Ursprünglich veröffentlicht am