Hinweis:
Die Inhalte dieses Beitrags wurden zum Zeitpunkt der Veröffentlichung nach bestem Wissen erstellt, entsprechen jedoch möglicherweise nicht mehr dem aktuellen Stand der wissenschaftlichen Erkenntnisse. Bitte beachten Sie das angegebene Datum der Erstveröffentlichung.
Wir aktualisieren unsere Inhalte kontinuierlich.
Neuer Moderna-Impfstoff in Studie
Mithilfe der neuen Impfung von Moderna soll eine spezifische Immunantwort samt Bildung von breit wirksamen, neutralisierenden HIV-Antikörpern ausgelöst werden. Das entsprechende Antigen wurde bereits in einer vorherigen Studie in anderer Form (Protein- statt Gen-basiert) getestet und führte dort bei 97 % der Studienteilnehmer:innen zur erwünschten Immunantwort [1].
Wie bei Modernas Corona-Impfstoff enthält auch der neue mRNA-Impfstoff gegen HIV die genetische „Bauanleitung”, mit der menschliche Zellen virale Oberflächenproteine produzieren können. So können vorsorglich Antikörper gegen HIV-Oberflächenproteine gebildet werden, die das Virus bei Kontakt daran hindern, in die Zellen einzudringen [1].
Die Studie findet derzeit in vier amerikanischen Städten statt und verfügt über 56 erwachsene HIV-negative Studienteilnehmer:innen [1].
Um besser zu verstehen, weswegen dies ein Meilenstein ist, lohnt es, sich ein paar Hintergründe zum Thema HIV und den bisherigen Impfstoff-Bemühungen klarzumachen.
HIV-Impfstoff mit Hürden
Im vergangenen Jahrzehnt ist die Zahl an HIV-bedingten Todesfällen um die Hälfte zurückgegangen. Dies liegt jedoch insbesondere an der fortschrittlichen Behandlungsmöglichkeit durch moderne antivirale Medikamente [2].
Allerdings ermöglichen diese lediglich ein Leben „mit” und nicht etwa „ohne” HIV. Zumal global gesehen bei weitem nicht alle Betroffenen Zugang zu den überlebenswichtigen, aber ausgesprochen teuren HIV-Medikamenten haben. So liegt HIV als Todesursache in Ländern wie Mosambik, Botswana und Südafrika auch heute noch über 25 % [2].

Eine Statistik, die dringend mehr Aufmerksamkeit und vehementes Gegensteuern verdient. Doch Impfstoffe als lang ersehnte „Wunderwaffe” blieben bisher weit hinter den Erwartungen zurück. Und das hat wichtige Gründe.
Warum die Impfstoff-Entwicklung bei HIV schwierig ist
So ist es für das menschliche Immunsystem ausgesprochen schwierig, das HI-Virus überhaupt erst abzuwehren, geschweige denn eine erfolgte Infektion zu überwinden. Während es bei anderen Erregern hochwirksame immunologische „Abwehr-Einheiten” gibt (z.B. Immunzellen oder Antikörper), fehlt hier bei HIV die nötige Durchschlagskraft [3, 4].
So zeigt sich bei den meisten HIV-Infizierten zwar eine breite Palette an Immunreaktionen. Allerdings ist keine davon stark genug (ob gemeinsam oder allein), um das Virus zu besiegen. Für einen potenziellen Impfstoff wäre es jedoch wichtig, einen spezifischen Abwehrmechanismus gezielt trainieren zu können [3, 4].
Ein weiterer Faktor ist die hohe genetische Variabilität des HI-Virus. HIV ist nämlich nicht gleich HIV. Vielmehr gibt es genetisch gesehen eine ganze Reihe verschiedener HIV-Klassen, -Gruppen und sogar -Subtypen. So wird die weltweit häufigste Klasse („HIV-1”) weiter in die Gruppen „M”, „N”, „O” sowie „CRF“ unterteilt. Allein die Gruppe M besteht wiederum aus 9 Subtypen (A bis J) [3, 5].
Anders als beim Coronavirus, SARS-CoV-2, wo zwar neue Virusvarianten entstehen, sich dann jedoch absehbar eine dominante Variante durchsetzt, gibt es beim HI-Virus keine einzelne Variante, die sich dann gegen alle anderen durchsetzt. Dies erschwert die Suche nach einem effektiven Impfstoff erheblich. Zumal Menschen auch zeitgleich mit HIV-1 und HIV-2 infiziert sein können [3, 6].
Außerdem fielen die Ergebnisse in Tierstudien bei verschiedenen Affenspezies teils sehr unterschiedlich aus. Studien am Menschen waren allerdings aus anderen Gründen erschwert: Denn inaktivierte HIV-Impfstoffe („Totimpfstoffe”) stimulierten das Immunsystem nur unzureichend. Lebendimpfstoffe waren beim HI-Virus jedoch riskant [4, 7].
Und nicht zuletzt ist das Potenzial von Impfstoffen größer, wenn es sich um Erkrankungen handelt, bei denen nur gelegentlich Kontakt zum Erreger besteht. Bei Pathogenen wie dem HI-Virus sind Risikogruppen dem Erreger dagegen oftmals täglich ausgesetzt [4, 7].
Würde der Impfstoff – vereinfacht gesagt – bei fünf Expositionen vor einer Infektion schützen, aber bei der sechsten dann nicht mehr, wäre das für einen seltenen Erreger hoch erfreulich. Im Fall vom weit verbreiteten HI-Virus würde dies jedoch nicht reichen.
Dennoch wurde in der Vergangenheit schon Einiges probiert:
Bisher verfolgte Ansätze im Überblick
Im Wesentlichen wurden bisher zwei verschiedene Herangehensweisen verfolgt: Protein- und Vektor-Impfstoffe [3, 8].
Die erste Generation an HIV-Impfstoffen zielte beispielsweise auf die oberflächlich liegenden „gp120-Proteine” ab. Hierdurch sollten neutralisierende Antikörper entstehen. Jedoch zählen die „gp120-Proteine” zu den Virusbestandteilen mit der höchsten Variabilität. Eine große Herausforderung [3, 8].
In der zweiten Impfstoff-Generation sollte dann eine durch Immunzellen herbeigeführte Immunität erreicht werden, indem Viruserbgut mithilfe eines Vektors eingeschleust wird. In einer dritten Generation versuchte man, gezielt Virusproteine „in Angriff” zu nehmen, welche zwar keine Rolle für die Virusstruktur spielen, jedoch die Genexpression des Virus regulieren [3, 8].
Auch wurden Kombinationen zwischen den verschiedenen Herangehensweisen in Studien durchgeführt. Der Aufwand ist dabei für jeden einzelnen Impfstoffkandidaten enorm [3].

Denn selbst wenn ein aufwendig hergestellter Impfstoffkandidat in Laborversuchen vielversprechend war, muss sein Nutzen anschließend in Tiermodellen bestätigt werden. Erst dann kann er in die klinische Prüfung am Menschen übergehen. Und auch dies ist ein langer Prozess mit mehreren Phasen [3].
Während Phase-1-Studien mit ein paar Dutzend und Phase-2-Studien mit mehreren Hundert Freiwilligen auskommen, braucht es für Phase-3-Studien mehrere Tausend gesunde Freiwillige. Voraussetzung ist zudem, dass die Teilnehmer:innen ein relativ hohes HIV-Risiko aufweisen [3].
Trotz des großen Aufwands sehen viele Experten es als echtes „Armutszeugnis” an, dass in den letzten vier Jahrzehnten gerade einmal eine Handvoll experimentelle HIV-Impfstoff-Ansätze in klinischen Studien am Menschen getestet wurden [7, 9].
Zumal nur eine davon (eine Studie mit einem Impfstoff auf Basis von viralen Vektoren und Proteinen) eine mäßige Wirksamkeit zeigte, welche in einer Folgestudie nicht bestätigt werden konnte [9].
Mitzuerleben, wie viel schneller, globaler und koordinierter die Impfstoff-Forschung während der Corona-Pandemie vorangeschritten ist, kann somit gleichermaßen als Wermutstropfen und Hoffnungsschimmer gesehen werden.
Denn einerseits macht dies offensichtlich, dass mehr Ressourcen und Fortschritte möglich wären. Und andererseits wurde gerade mit der Entwicklung von genbasierten mRNA-Impfstoffen ein Durchbruch erzielt, der auch beim Thema HIV absehbar Früchte tragen könnte.
Aktuelle HIV-Impfstoff-Studien
mRNA-Impfstoffe auf dem Weg
Zwar ist die Moderna-Studie noch in den Anfängen. Doch konnten einige der möglichen mRNA-Impfstoff-Vorteile bereits in einer wegweisenden Tierstudie nachvollzogen werden [9-11].
Der mRNA-Impfstoff wurde dabei an Makaken-Affen verimpft. Er enthielt die genetische Bauanleitung für ein HIV-Oberflächenprotein und ein weiteres Strukturprotein. Die so von den Affenzellen gebildeten Virus-ähnlichen Partikel führten zu einer breiten neutralisierenden Antikörperbildung sowie weiteren Immunreaktionen, welche in der Folge einen leicht schützenden Effekt vor HIV aufwiesen [9, 11].
Zwar waren die Effekte deutlich kleiner als im Fall von Corona-Impfstoffen. Dennoch ist die Leistung erstaunlich. Denn das Zielantigen kommt zwar auf den meisten HIV-Subtypen vor, löste in der Vergangenheit jedoch kaum eine Immunantwort bei Erkrankten aus. Forscher:innen vermuten, dies liege an der komplexen Struktur des Proteins [9, 11].
Die technologisch abgewandelte Variante – also die vom mRNA-Impfstoff ausgelöste Bildung von Virus-ähnlichen Partikeln innerhalb der Affenzellen – scheint die Antikörperbildung dagegen wesentlich besser und nachhaltiger anzuregen [9, 11].
Das Potenzial dieser Vorgehensweise ist also auch beim Thema HIV gigantisch. Dennoch sollten die aktuellen Entwicklungen zunächst noch mit Vorsicht genossen werden.
Ausblick: eine Zukunft ohne HIV?
In der Makaken-Studie mussten die Tiere mehrere Male mit sehr hohen Dosen immunisiert werden. Die durch die Impfung ausgelösten Antikörperlevel mussten über ein gesamtes Jahr aufgebaut werden und blieben dennoch recht niedrig. Auch bleibt offen, wie groß und anhaltend der Schutz vor HIV-Infektionen in der Folge wäre – von der Anwendbarkeit bei Menschen ganz zu schweigen. Diese und weitere Fragen müssen also noch geklärt werden [9, 11].
Zumal das HI-Virus ungemein komplexer ist als viele andere Viren. Seine enorme genetische Vielfalt und die Fähigkeit, sich in das menschliche Genom zu integrieren, erfordert einen Impfstoff, der Antikörper entwickelt, die jede Art von Viruspartikel erkennen und blockieren [9, 11].
Dennoch ist der Trend an dieser Stelle ganz klar positiv: Vorteile gegenüber herkömmlichen Impfstoff-Methoden (Protein und Vektor) beinhalten eine schnellere Entwicklung, eine einfachere Herstellung sowie eine bessere Skalierbarkeit [9, 11].
So kann ein mRNA-Impfstoff bereits mit einfachen Änderungen an seiner Gensequenz mit wenig Aufwand an andere Virus-Stämme angepasst werden. Auch ist es deutlich günstiger, mRNA im Labor herzustellen. Zudem zeigte sich beim Coronavirus, dass mRNA-Impfstoffe eine stärkere und breitere (B- und T-Zellen) Immunantwort auslösten [9, 11].
Der neue Moderna-Impfstoff birgt also reichlich Potenzial. Die Chancen, HIV eines Tages auszurotten, sind im vergangenen Jahr somit deutlich gestiegen.
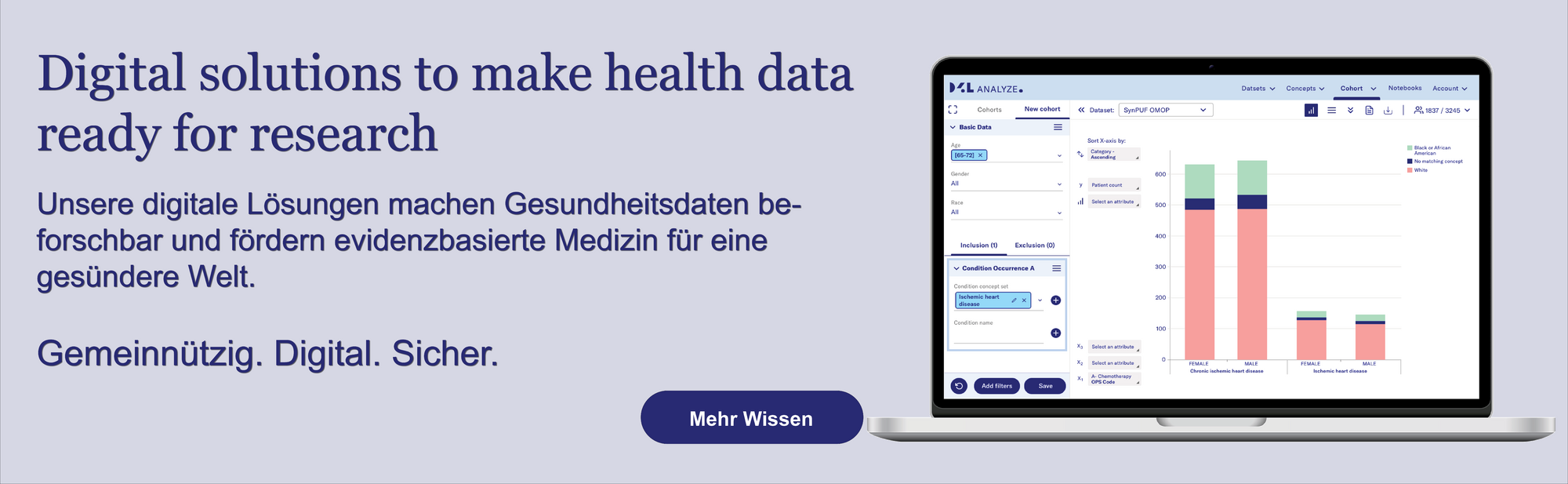
Bei Data4Life entwickeln wir digitale Lösungen, die Gesundheitsdaten beforschbar machen und evidenzbasierte Medizin fördern.
Als gemeinnützige Organisation gehen wir ethisch und verantwortungsbewusst mit Gesundheitsdaten um.
Unsere Vision ist eine Welt, in der Gesundheitsdaten umfassend, digital und sicher der Forschung zur Verfügung stehen. Und so die Prävention, Diagnose und Therapie von Krankheiten entscheidend verbessern.
Let´s make the world a healthier place!
Die Inhalte dieses Artikels geben den aktuellen wissenschaftlichen Stand zum Zeitpunkt der Veröffentlichung wieder und wurden nach bestem Wissen und Gewissen verfasst. Dennoch kann der Artikel keine medizinische Beratung und Diagnose ersetzen. Bei Fragen wenden Sie sich an Ihren Allgemeinarzt.
Ursprünglich veröffentlicht am