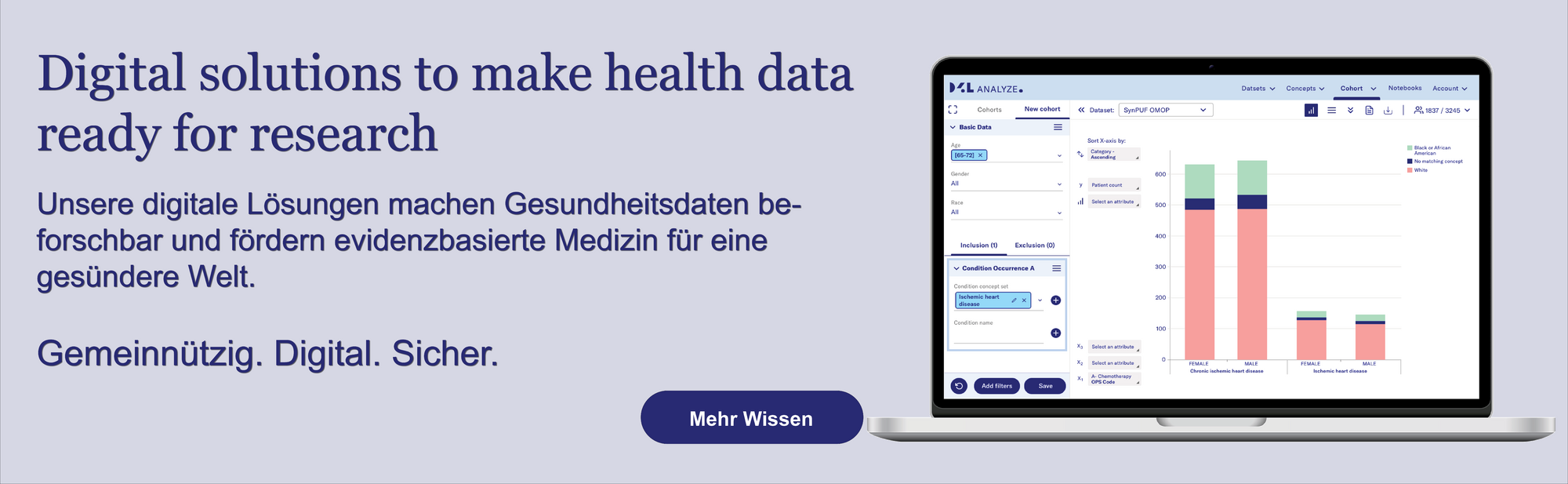
Hinweis:
Die Inhalte dieses Beitrags wurden zum Zeitpunkt der Veröffentlichung nach bestem Wissen erstellt, entsprechen jedoch möglicherweise nicht mehr dem aktuellen Stand der wissenschaftlichen Erkenntnisse. Bitte beachten Sie das angegebene Datum der Erstveröffentlichung.
Wir aktualisieren unsere Inhalte kontinuierlich.
1. Was ist mentale Gesundheit?
Wenn Menschen über ihre Gesundheit sprechen, dann geht es häufig um alle möglichen körperlichen Beschwerden. Der Blutdruck ist zu hoch. Der Magen macht Probleme. Oder der Rücken schmerzt. Doch bei all dem wird ein großer Anteil der eigenen Gesundheit oft ausgeklammert: die Psyche.
Laut WHO ist mentale Gesundheit ein Zustand des Wohlbefindens, in dem ein Mensch seine eigenen Fähigkeiten ausschöpfen, mit den normalen Belastungen des Lebens umgehen, produktiv arbeiten und einen Beitrag in seiner Gemeinschaft leisten kann [1].
Die mentale Gesundheit bildet sozusagen das Fundament, auf dem wir unser Leben aufbauen und gestalten können. Im Gegensatz zu körperlichen Beschwerden ist unser seelisches Wohlbefinden jedoch meist schwer zu beschreiben. Ist ein sich aufdrängender Gedanke nur eine berechtigte Sorge, Teil des eigenen Charakters oder bereits Anzeichen einer psychischen Erkrankung?
Zudem ist die strikte Trennung von Körper und Geist irreführend. Nicht umsonst schlägt unser Herz schneller, wenn wir einen Actionfilm gucken. Viele körperliche Symptome sind also durch die Psyche verursacht oder zumindest beeinflusst. Genauso hat eine anhaltende oder schwere körperliche Erkrankung starke Auswirkungen auf unsere psychische Gesundheit.
1.1. Was ist normal?
Ein Großteil unseres Glücksempfindens beruht allein auf unseren Genen. Daher gibt es nicht das eine „normal”, was dann für alle Menschen gleichermaßen gilt. Es wird immer Menschen geben, die im Schnitt glücklicher sind als andere. Die gute Nachricht ist: Ein Großteil ist damit aber auch durch das eigene Verhalten und die Umwelt beeinflussbar [2].
Es bietet sich also jeden Tag aufs Neue die Chance, dem eigenen Glück etwas auf die Sprünge zu helfen. In jedem Fall ist es völlig normal, hin und wieder schlechte Tage zu haben. Natürlich gibt es unvorhersehbare Lebensereignisse – wie Todesfälle im Bekanntenkreis oder andere einschneidende Erlebnisse –, wo die Lebensfreude für längere Zeit vermindert ist. Auch das ist völlig normal [3].
1.2. Wann eine psychische Erkrankung vorliegt
Psychische Erkrankungen sind häufig und können jeden Menschen betreffen. Niemand sollte sich daher mit seinen Beschwerden allein gelassen fühlen. Im Gegenteil: Es ist wichtig, bei ausgeprägten oder anhaltenden Beschwerden – wie bei körperlichen Erkrankungen auch – ein persönliches Gespräch mit einer Fachperson zu suchen. So können ÄSo können Ärzt:innen oder Psychotherapeut:innen sicherstellen, dass für jeden die beste Lösung frühzeitig gefunden werden kann [4, 5, 6].
Ärzt:innen und Psychotherapeut:innen helfen dann zu klären, ob der Leidensdruck groß ist oder aber schon länger andauert. Dabei haben sie neben der betroffenen Person selbst, auch deren Umfeld und soziales Netz im Blick. Häufig ist professionelle Hilfe von außen ein wichtiger erster Schritt Richtung effektiver Behandlung und Besserung [4, 5, 6].
Der Weg zu einer Diagnose erfordert die Kontaktaufnahme mit Ärzt:innen oder Psychotherapeut:innen. In einem Gespräch werden dann alle wichtigen Beschwerden und die Lebenssituation erfragt. Dabei treten bestimmte psychische Symptome oft gemeinsam auf. Wenn diese eine bestimmte Zeitspanne lang bestehen und Zusatzuntersuchungen erfolgt sind, kann anhand einer internationalen Klassifikation eine Diagnose gestellt werden [4, 5, 6].
Gut zu wissen: Natürlich sind auch Klassifikationen (mit spezifischen Kriterien) nur Versuche, psychische Erkrankungen besser zu definieren. Diese Einteilungen sind nie perfekt und wie alles in der Wissenschaft einem ständigen Wandel unterzogen. Der Vorteil ist jedoch, dass psychisches Leiden hierdurch früh und von jedem Behandler bzw. jeder Behandlerin gleichermaßen erkannt und behandelt werden kann.
1.3. Resilienz: das Geheimnis der psychischen Belastbarkeit
Es gibt Dinge, die das Auftreten einer psychischen Erkrankung unwahrscheinlicher machen können. Der Begriff „Resilienz” beschreibt dabei die Widerstandsfähigkeit einer Person – also die Fähigkeit, mit Stress sowie negativen Erlebnissen und Erfahrungen zurecht zu kommen [7].
Die folgenden Faktoren können die Widerstandsfähigkeit einer Person gegenüber psychischen Erkrankungen erhöhen [8-15]:

Natürlich können bestimmte Faktoren die psychische Gesundheit eines Menschen dagegen eher belasten. Hierzu zählen psychische Vorerkrankungen, Alkohol- oder Drogenmissbrauch, traumatische Erlebnisse, extrem stressige Lebensereignisse, Ehekonflikte und Scheidungen, Tod oder Krankheit von nahen Mitmenschen, Mobbing und Anfeindungen, Missbrauchserfahrungen, Vernachlässigung sowie Armut [8, 9, 13-16].
Es ist jedoch sehr wichtig, sich klar zu machen, dass keiner dieser Faktoren allein darüber entscheidet, ob ein Mensch psychisch erkrankt oder nicht. So können stärkende Faktoren durchaus überwiegen, selbst wenn es auch negative Einflüsse im Leben gibt. Denn Menschen haben eine unglaubliche Fähigkeit, Widrigkeiten zu überwinden und aus ihren Stärken Kraft zu schöpfen.
2. Welche psychischen Erkrankungen gibt es?
Viele Menschen fragen sich, warum es überhaupt Sinn macht, mit einer Diagnose ein „Label” auf etwas zu packen und bestimmte seelische Zustände als psychische Erkrankung zu bezeichnen. Ein wichtiger Grund ist, dass es für die meisten psychischen Erkrankungen heutzutage gute Behandlungsmöglichkeiten gibt.
Bei fehlender Diagnose und Behandlung können Menschen dagegen unnötig lange auf sich allein gestellt sein. Daher ist es wichtig, stattdessen das Stigma von psychischen Erkrankungen abzubauen und sich klar zu machen, dass jeder Mensch im Laufe des Lebens einmal betroffen sein kann.
Zudem gibt es eine Vielzahl an Gründen, weswegen man Menschen mit psychischen Erkrankungen nicht in eine Schublade stecken sollte. Der offensichtlichste ist: Die vielen Gruppen der psychischen Erkrankungen sind grundverschieden. Die Herausforderungen, mit denen Betroffene täglich zu tun haben, könnten also teilweise kaum unterschiedlicher sein. Hier ein Überblick über die verschiedenen Gruppen psychischer Erkrankungen:
2.1. Depression, Manie und bipolare Störung
Alle drei zählen zu den sogenannten „affektiven Störungen”, bei denen vor allem die Stimmung und der eigene Antrieb verändert sind.
Bei Depressionen sind diese typischerweise vermindert. Auch fällt es Betroffenen häufig schwer, sich für die Dinge zu interessieren, die ihnen normalerweise Freude bereiten. Andere Symptome wie verminderte Konzentration oder Aufmerksamkeit, ein reduziertes Selbstwertgefühl und Selbstvertrauen oder aber Schuldgefühle, Appetitmangel, Schlafprobleme sowie lebensmüde Gedanken können auch auftreten [17].
Bei der Manie zeigen Menschen dagegen eine gehobene Stimmung bis zur Distanzlosigkeit und leichter Reizbarkeit. Wechseln sich depressive mit manischen Episoden ab, spricht man von einer bipolaren Störung [18].
Gut zu wissen: Depressive Symptome, die jedes Jahr während der Herbst- und Wintermonate auftreten, bezeichnet man als saisonale affektive Störung oder kurz Winterdepression. Häufig geht sie mit einer Gewichtszunahme und vermehrtem Schlafbedürfnis einher. Hier kann eine Lichttherapie gut helfen [19].
2.2. Abhängigkeit und Sucht
Abhängigkeit und Sucht können durch eine Vielzahl an Substanzen entstehen. Zu den häufigsten zählen Alkohol, Nikotin, Cannabis sowie bestimmte Medikamente. Dabei können Menschen sowohl psychisch als auch körperlich von Substanzen abhängig sein. Sucht ist also keine persönliche Entscheidung. Vielmehr spielen die eigenen Gene nachweislich eine große Rolle [4].
Beim Alkohol gibt es eine Reihe an Kriterien, anhand derer man beurteilen kann, ob eine Abhängigkeit vorliegt. In der Regel müssen davon mindestens drei über ein Jahr lang erfüllt sein [20]:
- Besteht ein starker Drang, Alkohol zu trinken und kann nicht darauf verzichtet werden?
- Treten körperliche Symptome wie Zittern oder Schweißausbrüche auf, wenn längere Zeit nicht getrunken wird?
- Müssen immer größere Mengen getrunken werden, um die gleiche Wirkung zu spüren?
- Ist die Person nicht mehr in der Lage, nach geringen Mengen zu stoppen?
- Wird weiterhin getrunken, obwohl sich bereits negative Folgen im Leben entwickelt haben?
- Werden andere Interessen und Pflichten wegen des Trinkens vernachlässigt?
2.3. Hirnschädigungen und Demenzen
Mit der Fähigkeit zu denken nimmt das Gehirn eine Sonderstellung unter den Organen ein. Andererseits kann es genauso äußeren und inneren Schädigungen ausgesetzt sein wie alle anderen Organe auch.
Hierzu zählen Krankheitsprozesse wie Tumore oder Entzündungen, Verletzungen, schädigender Einfluss von Drogen oder Medikamenten, eine Minderdurchblutung durch das Herz-Kreislauf-System, Stoffwechselauswirkungen bei Leber- und Nierenerkrankungen oder ein altersbedingter Verlust an Nervenzellen [21].
All diese Ursachen können das Gewebe und die Zellen des Gehirns vorübergehend als auch nachhaltig schädigen. Damit einhergehende Auswirkungen auf die psychische Gesundheit eines Menschen sind dann keine Seltenheit [21].
2.4. Psychotische Erkrankungen: Schizophrenie und andere
Es gibt psychische Erkrankungen, bei denen das ganze Erleben einer Person abnorm – und für Außenstehende oft schwer nachvollziehbar – verändert wird. Dies betrifft die Wahrnehmung, das Denken, das Fühlen und alle anderen Bereiche, die die menschliche Psyche ausmachen [22].
Das bekannteste Krankheitsbild aus dieser Gruppe ist die Schizophrenie. Symptome können zum Beispiel Überzeugungen sein, die mit der Realität nicht übereinstimmen, oder aber das Gefühl, fremden Gedanken oder einer Willensbeeinflussung ausgesetzt zu sein. Doch auch hier gibt es viele Unterformen. Für eine genaue Diagnose müssen also bestimmte Kriterien für eine Mindestzeit fortbestehen [22-24].
Dies kann für Betroffene mit hohem Leidensdruck einhergehen und auch Mitmenschen große Schwierigkeiten im Umgang bereiten.
2.5. Neurotische Erkrankungen: Angst, Zwang und Psychosomatik
Jeder Mensch kennt Angst und in vielen Situationen ist sie als natürliche Reaktion absolut angebracht. Ein Krankheitswert besteht jedoch, wenn die Ängste auch für Betroffene unbegründet und übertrieben erscheinen. Dabei können Ängste sowohl als schwer greifbarer Dauerzustand bestehen, spezifisch auf bestimmte Situationen bezogen sein oder sogar mit Panikattacken einhergehen [15].
Ähnlich ist es bei Zwängen. Betroffenen ist meist bewusst, dass diese keinen höheren Sinn verfolgen. Trotzdem kann ein Zwang nicht einfach unterdrückt werden. Sie können in Form von Gedanken, Impulsen oder Handlungen auftreten. Auch hier besteht nur Behandlungsbedarf, wenn der Leidensdruck oder die Alltagseinschränkungen groß sind [25].
Außerdem ist die menschliche Psyche eng mit dem Körper verknüpft. Einerseits können viele körperliche Beschwerden komplett durch die Psyche ausgelöst werden. Andererseits können auch körperliche Erkrankungen in ihrem Verlauf maßgeblich von der Psyche beeinflusst werden. Auch bei rein körperlichen Beschwerden sollte die Psyche also immer miteinbezogen werden [26].
2.6. Persönlichkeitsstörungen
Persönlichkeitsstörungen beschreiben Verhaltensmuster, die stark von den akzeptierten Normen der Gesellschaft abweichen und tief im Charakter eines Menschen verankert sind [4, 27].
Denn nur weil eine Person bestimmte auffällige Eigenschaften hat, liegt noch lange keine Persönlichkeitsstörung vor. Am Ende kommt es auf den Ausprägungsgrad und damit folgende Fragen an: Führt die Eigenschaft zu Konflikten mit der Umwelt oder aber zu persönlichem Leidensdruck [4, 27]?
Zudem ist eine Persönlichkeitsstörung nichts, was plötzlich kommt und schnell wieder geht. Wichtig ist daher immer, ob die auffällige Eigenschaft bereits seit der Jugend bestand [4, 27].
2.7. Ess-, Schlaf- und Sexualstörungen
Die menschliche Psyche kann sich auch maßgeblich auf Ess-, Schlaf- oder Sexualverhalten auswirken.
So besteht bei der Anorexie die ausgeprägte Sorge, zu dick zu sein, obwohl gleichzeitig ein messbares Untergewicht vorliegt. Betroffene mit Bulimie sind dagegen normalgewichtig, aber wechseln Heißhunger und Essattacken mit gewichtsreduzierenden Maßnahmen wie Erbrechen, Hungerperioden oder Einnahme von Abführmitteln ab [28].
Schlafstörungen können mit verminderter Schlafqualität als auch mit zu viel oder zu wenig Schlaf einhergehen. Dabei treten am häufigsten Probleme beim Ein- oder Durchschlafen auf. Auch hier besteht ein Wechselspiel: Schlechter Schlaf wirkt sich auf die Psyche aus. Aber genauso beeinflusst die Psyche den Schlaf [29].
Störungen der Sexualfunktion sind häufig und können sowohl körperliche als auch psychische Ursachen haben. Auch hier liegt nur Krankheitswert vor, wenn die betroffene Person einen Leidensdruck verspürt [30].
3. Was sind die Auswirkungen von Einsamkeit auf die Psyche?
Manche Menschen sind lieber allein als andere. Einsam ist dagegen niemand gern. Denn Alleinsein und Einsamkeit sind zwei verschiedene Dinge. Wie viel Zeit jemand allein verbringt, sagt somit nur begrenzt etwas darüber aus, wie es der Person dabei ergeht. Entscheidend ist, inwiefern die Person währenddessen allein sein wollte [31, 32].
Anders als Alleinsein ist Einsamkeit dagegen stets ein negatives Gefühl – vor allem wenn sie längerfristig anhält. Und auch in Gesellschaft können Menschen einsam sein. Es kommt also immer darauf an, wie verbunden sich jemand mit seinen Mitmenschen fühlt. Eine enge Freundschaft ist also oft wichtiger als 20 lose Bekanntschaften [31, 33-37].
Mittlerweile sind die Auswirkungen von Einsamkeit auf die mentale und körperliche Gesundheit gut untersucht. Hierzu zählen [33, 38-49]:
- Krankenhausaufnahmen im Alter – Bei alten Menschen führt Einsamkeit zu vermehrten Einweisungen in Krankenhäuser, Pflegeheime oder andere Einrichtungen.
- Lebenserwartung – Einsamkeit im Alter führt im Schnitt zu einer kürzeren Lebenserwartung.
- Geistige Fähigkeiten – Bei Einsamkeit im Alter ist das Risiko für die Entwicklung einer Demenz erhöht.
- Stimmung und Wohlbefinden – Einsamkeit erhöht das Risiko für eine Depression und gleichzeitig erhöhen Depressionen das Risiko für Einsamkeit.
- Suizidgefahr – Diese wird sowohl bei Jugendlichen und Erwachsenen durch Einsamkeit erhöht.
- Schmerzwahrnehmung – Einsamkeit führt nachweislich zu einem erhöhten Schmerzempfinden.
- Müdigkeit und Abgeschlagenheit – Beides ist bei einsamen Menschen im Schnitt erhöht.
- Schlafqualität – Einsamkeit verschlechtert Schlafdauer und -qualität.
- Bluthochdruck – Einsame Menschen neigen im Schnitt eher zu erhöhten Blutdruckwerten.
- Stresshormone – Das Stresshormon Cortisol ist im Schnitt bei Menschen, die unter Einsamkeit leiden, erhöht.
Menschen sind also soziale Wesen und evolutionär für das Leben in der Gemeinschaft gemacht. Das wirkungsvollste Mittel gegen Einsamkeit sind daher enge, vertrauensvolle Beziehungen. Große Langzeitstudien zeigen eindrucksvoll, inwiefern sich gute Beziehungen nicht nur positiv auf die allgemeine Lebenszufriedenheit, sondern ebenso auf die mentale und körperliche Gesundheit auswirken [50-52].
4. Wie sich die Arbeit auf die Psyche auswirken kann
Heute wird die 40-Stunden-Woche in den meisten westlichen Ländern als Teil der Normalität gesehen. Dabei ist nichts davon in Stein gemeißelt. Weder mehr Arbeit noch weniger. In China gibt es zum Beispiel das „996-System” – die Arbeit von 9 Uhr morgens bis 9 Uhr abends an 6 Tagen in der Woche. Zu Zeiten der industriellen Revolution waren sogar Arbeitstage von 16 Stunden und mehr die Regel [53-55].
Wissenschaftler:innen dagegen gehen davon aus, dass Menschen ursprünglich als Jäger und Sammler nur einen Bruchteil des Tages mit „Arbeit“ verbrachten. Die Zahl der täglichen Arbeitsstunden ist also stets willkürlich gewählt und eher Ergebnis des aktuellen Zeitgeists [52].
Für die mentale Gesundheit einer Person birgt die Arbeit sowohl Chancen als auch Risiken. Einerseits kann Arbeit dem Leben Sinn und Erfüllung geben, den Raum für Gemeinschaft schaffen, ein sicheres Auskommen garantieren sowie Anerkennung verleihen [56].
Doch andererseits kann Arbeit Menschen auch von sinnvollen Werten entfremden und sie körperlich wie seelisch überlasten. Und auch das Fehlen von Arbeit kann zu einer großen seelischen Herausforderung werden, wenn Menschen über Jahre ungewollt ohne Arbeit bleiben [56-58].
4.1. Digitales Arbeiten: Das Home Office und seine Tücken
Die Digitalisierung hat Menschen komplett neue Wege zu arbeiten beschert. Das Home Office ist eine dieser Entwicklungen. Seine Vorzüge sind dabei vielfältig. Hierzu zählen das Einsparen von langen Arbeitswegen, weniger Ablenkung durch Kolleg:innen, eine persönliche Arbeitsumgebung sowie flexiblere Arbeitszeiten. Die Liste ist lang.
In denselben Faktoren liegen aber auch Tücken. Schließlich kann der Arbeitsweg auch mit täglicher Bewegung einhergehen, die wichtig für die Gesundheit ist – auch die psychische. Die Kolleg:innen wiederum bieten regelmäßige soziale Kontakte. Und sofern das Verhältnis gut ist, ermöglicht dies weitere stützende Beziehungen im Leben [11, 30].
Die Arbeitsumgebung zu Hause mag zwar persönlich sein. Mitunter fällt es so jedoch schwerer, Arbeit und Freizeit klar von einander zu trennen. Außerdem können bei unzureichender Arbeitsplatzgestaltung zu Hause schnell Fehlhaltungen und Schmerzen entstehen, die dann auch auf die Psyche schlagen [59-61].
Auch neigen Menschen im Home Office eher dazu, mehr zu arbeiten als weniger und auch nach Feierabend keinen klaren Schlussstrich zu ziehen. Dies ist problematisch, denn lange Arbeitszeiten erhöhen nachweislich das Risiko für Depressionen [62, 63].
4.2. Burnout und Existenzangst
Fast jeder Mensch erlebt im Laufe des Berufslebens Phasen der Überforderung und Erschöpfung. Das ist völlig normal und muss nicht automatisch Grund zur Sorge sein. Wichtig ist jedoch auch hier der Sache auf den Grund zu gehen und – vor allem bei schweren oder lang andauernden Beschwerden – Hilfe aufzusuchen:
Denn hinter einem sogenannten Burnout steckt oft eine leichte, mittelschwere oder schwere Depression, welche weit mehr Auslöser haben kann als die stressbedingte Überlastung allein. Auch hier ist es daher wichtig, das gesellschaftliche Stigma einer Depression abzubauen. Mit der richtigen Diagnose können Betroffene dann auch schneller eine passende Behandlung und damit den Weg zurück ins alte Leben finden [4, 64].
Es steht natürlich völlig außer Frage, dass Arbeit – einschließlich Überforderung und anhaltender Stress – ungesund für die psychische Gesundheit sein kann. Insbesondere lange Tages- und Wochenarbeitszeiten erhöhen das Risiko für Depressionen und Schlafstörungen. Daher hilft es sehr, bei sich und anderen auf eine gute Work-Life-Balance zu achten [63].
Arbeitslosigkeit sowie Angst vor einem Jobverlust können sich ebenfalls ungünstig auf die mentale Gesundheit auswirken. Insbesondere, wenn Menschen finanzielle Existenzängste haben oder für längere Zeit ungewollt ohne Arbeit bleiben, kann dies zur mentalen Belastung werden [65, 66].
5. Wie kann man seine psychische Gesundheit verbessern?
5.1. Tipps für die psychische Gesundheit
Erfreulicherweise kann jeder Mensch einen großen Einfluss auf seine mentale Gesundheit ausüben. Natürlich bringen dabei alle Menschen eigene, ganz persönliche Eigenschaften und Vorerfahrungen mit. Was eine Person stresst, kann für eine andere durchaus angenehm sein. Und genauso unterscheiden sich die Dinge, welche einzelnen Menschen guttun und anderen nicht.

Einige Maßnahmen haben sich aber für alle Menschen als hilfreich erwiesen. Hierzu zählen [3, 11, 67-80]:
- Tägliche Bewegung – Dies verbessert nachweislich den Schlaf, reduziert Stress sowie Angstzustände und vermindert das Risiko für Depressionen.
- Ausgewogene Ernährung – Eine Ernährung, die reich an Gemüse, Obst, Ballaststoffen, Nüssen und Hülsenfrüchten ist sowie zu viele Kalorien, Fertigprodukte, hohen Salz- oder Zuckergehalt als auch gesättigte Fettsäuren meidet, ist günstig für die Gesundheit.
- Ausreichend Schlaf – Die Schlafqualität wirkt sich stark auf die mentale Gesundheit aus. Daher sollte man stets darauf achten, regelmäßige Einschlafzeiten und ausreichend Schlaflänge einzuplanen.
- Entspannung und angenehme Aktivitäten – Dinge wie Achtsamkeitstraining, Yoga oder Meditation können stressabbauend wirken und so nachweislich Angst und Depressivität reduzieren. Hier sollte jedoch jeder Mensch ausprobieren, was zu ihm passt. Gleiches gilt für angenehme Aktivitäten im Alltag.
- Günstige Kontakte fördern – Regelmäßige, vertrauensvolle Kontakte, die als angenehm empfunden werden, sind gesund (egal ob mit Partner:in, Freund:innen, Nachbar:innen oder Arbeitskolleg:innen).
- Ungünstige Kontakte vermindern – Zwischenmenschliche Kontakte, die immer wieder zu schlechter Stimmung oder unangenehmen Konflikten führen, sind ungünstig für die eigene Gesundheit und sollten geklärt oder gemieden werden.
- Finanzielle Situation regeln – Existenzängste wirken sich sehr ungünstig auf die eigene Gesundheit aus. Sofern möglich, sollten hier Gegenmaßnahmen ergriffen werden. Eine gemeinnützige Schuldner:innenberatung kann helfen.
- Suchtmittel minimieren – Übermäßiger Konsum von Alkohol und anderen Suchtmitteln wirkt sich nachweislich negativ auf die psychische Gesundheit aus.
- Täglich Natur – Es wirkt sich positiv auf die mentale Gesundheit aus, im Grünen zu wohnen oder wenigstens regelmäßig Freizeit in der Natur zu verbringen.
- Lärm reduzieren – Andauernder Lärm im Alltag erhöht das Stresslevel von Menschen und sollte gemieden werden.
5.2. Wann ist professionelle Hilfe nötig?
Bei der Frage, wann bei seelischen Problemen professionelle Hilfe nötig wird, kommt es immer auf die Situation und den einzelnen Menschen an. Als Faustregel gilt, sich im Zweifel lieber früher als später einer Fachperson anzuvertrauen. Schon im Gespräch mit dem eigenen Hausarzt bzw. der Hausärztin kann ein erster Austausch stattfinden, sinnvolle nächste Schritte besprochen werden und auch eine Überweisung an psychologische Psychotherapeut:innen oder Psychiater:innen erfolgen.
Ob jemand auf die Psyche wirkende Medikamente (die sogenannten Psychopharmaka), eine Psychotherapie oder beides benötigt, kann immer nur nach einem Gespräch mit einer Fachperson eingeschätzt werden. Denn wie oben erklärt, ist vor Einleitung einer Behandlung immer erst die richtige Diagnose entscheidend.
Sich mit seinen seelischen Beschwerden rechtzeitig an Menschen im eigenen Umfeld sowie Fachpersonen zu wenden, ist dabei aber immer der wichtigste Schritt auf dem Weg zur Besserung.
Die Inhalte dieses Artikels geben den aktuellen wissenschaftlichen Stand zum Zeitpunkt der Veröffentlichung wieder und wurden nach bestem Wissen und Gewissen verfasst. Dennoch kann der Artikel keine medizinische Beratung und Diagnose ersetzen. Bei Fragen wenden Sie sich an Ihren Allgemeinarzt.
Ursprünglich veröffentlicht am