Was ist Diabetes?
Diabetes ist eine Erkrankung, die auftritt, wenn der Blutzuckerspiegel (Glukose) zu hoch ist. Dies geschieht, wenn der Körper entweder nicht genügend Insulin produziert oder resistent gegenüber Insulin geworden ist und das produzierte Insulin nicht mehr effektiv nutzen kann.
Insulin ist ein Hormon, das wie ein Schlüssel wirkt und es ermöglicht, dass Glukose aus dem Blut in die Körperzellen gelangt und dort als Energie genutzt wird.
Wenn dieser Prozess gestört ist, sammelt sich Glukose im Blut an, anstatt von den Zellen aufgenommen zu werden. Langfristig können dauerhaft erhöhte Blutzuckerwerte zu schwerwiegenden Komplikationen führen, die Herz, Blutgefäße, Augen, Nieren und Nerven betreffen. Zudem wurde ein Zusammenhang mit bestimmten Krebsarten festgestellt, darunter Leber-, Bauchspeicheldrüsen- und Darmkrebs.
Arten von Diabetes
Es gibt mehrere Formen von Diabetes. Obwohl sie unterschiedliche Ursachen und Eigenschaften haben, ist allen gemeinsam, dass die Regulation des Blutzuckers gestört ist.
Typ-1-Diabetes
Typ-1-Diabetes ist eine Autoimmunerkrankung, bei der das Immunsystem fälschlicherweise die insulinproduzierenden Zellen der Bauchspeicheldrüse angreift. Infolgedessen produziert der Körper wenig oder kein Insulin, das Hormon, das erforderlich ist, damit Glukose in die Zellen gelangt und als Energie genutzt werden kann.
Die Erkrankung tritt häufig im Kindes- oder Jugendalter auf, kann jedoch in jedem Lebensalter auftreten. Menschen mit Typ-1-Diabetes benötigen eine lebenslange Insulintherapie zur Regulierung ihres Blutzuckerspiegels. Im Jahr 2025 leben schätzungsweise 9,5 Millionen Menschen mit Typ-1-Diabetes. Die Mehrheit von ihnen lebt in Ländern mit hohem Einkommen. Weder die Ursache noch Möglichkeiten zur Prävention sind derzeit bekannt.
Typ-2-Diabetes
Typ-2-Diabetes ist die häufigste Form der Erkrankung und macht mehr als 90 % aller Fälle aus. Er entsteht typischerweise durch eine Kombination der folgenden Faktoren:
- Die Körperzellen werden insulinresistent, das heißt, sie reagieren nicht mehr ausreichend auf das Hormon. Dadurch kann Glukose nicht effizient in die Zellen aufgenommen werden und verbleibt im Blut.
- Mit der Zeit versucht die Bauchspeicheldrüse, diesen Zustand durch eine erhöhte Insulinproduktion auszugleichen. Dieser erhöhte Bedarf kann jedoch langfristig nicht aufrechterhalten werden, und die Insulinproduktion nimmt allmählich ab. Schließlich produziert der Körper nicht mehr genügend Insulin, um normale Blutzuckerwerte aufrechtzuerhalten.
Typ-2-Diabetes steht in engem Zusammenhang mit Lebensstil- und metabolischen Risikofaktoren, darunter Bewegungsmangel und erhöhtes Körpergewicht. In vielen Fällen kann er durch gesunde Lebensstiländerungen verhindert oder verzögert werden. Obwohl er historisch gesehen häufiger bei Erwachsenen auftrat, wird er zunehmend auch bei jüngeren Menschen diagnostiziert. Zudem spielen genetische Veranlagung und Umweltfaktoren eine wichtige Rolle bei der Entstehung von Typ-2-Diabetes.
Gestationsdiabetes
Frauen im gebärfähigen Alter haben während der Schwangerschaft ein erhöhtes Risiko, an Diabetes zu erkranken. Weltweit sind etwa 1 von 6 Schwangerschaften von Gestationsdiabetes betroffen (~16–17 %).
Diese Form des Diabetes tritt während der Schwangerschaft auf und ähnelt dem Typ-2-Diabetes, da sie mit Insulinresistenz verbunden ist. In vielen Fällen bildet sie sich nach der Geburt zurück, erhöht jedoch das Risiko, später an Typ-2-Diabetes zu erkranken.
Gestationsdiabetes kann sowohl die Gesundheit der Mutter als auch des Kindes beeinträchtigen, wenn er nicht angemessen behandelt wird. Mit geeigneter medizinischer Betreuung sowie Anpassungen von Ernährung und Lebensstil kann er jedoch effektiv kontrolliert und das Risiko reduziert werden.
Was sind die Symptome von Diabetes?
Viele Menschen leben jahrelang mit Diabetes, ohne es zu wissen. Tatsächlich bleiben weltweit mehr als 4 von 10 Fällen unerkannt. Das frühzeitige Erkennen von Symptomen ist entscheidend, da eine frühere Diagnose das Risiko langfristiger Komplikationen erheblich reduziert.
Häufige Symptome bei Typ-1- und Typ-2-Diabetes sind:
- Erhöhter Durst
- Häufiges Wasserlassen
- Unerklärte Müdigkeit
- Verschwommenes Sehen
- Langsam heilende Wunden
- Wiederkehrende Infektionen
Ein unbeabsichtigter Gewichtsverlust tritt besonders bei Typ-1-Diabetes auf, da ein Insulinmangel dazu führt, dass Fett und Muskelmasse zur Energiegewinnung abgebaut werden.
Typ-2-Diabetes entwickelt sich häufig schleichend, und die Symptome können in frühen Stadien mild oder nicht vorhanden sein. Daher sind regelmäßige Untersuchungen bei Risikofaktoren wie erhöhtem Körpergewicht, familiärer Vorbelastung oder einem Alter über 45 Jahren besonders wichtig.
Gestationsdiabetes verursacht in der Regel keine auffälligen Symptome, weshalb routinemäßige Screenings während der Schwangerschaft entscheidend für eine frühzeitige Diagnose und Behandlung sind.
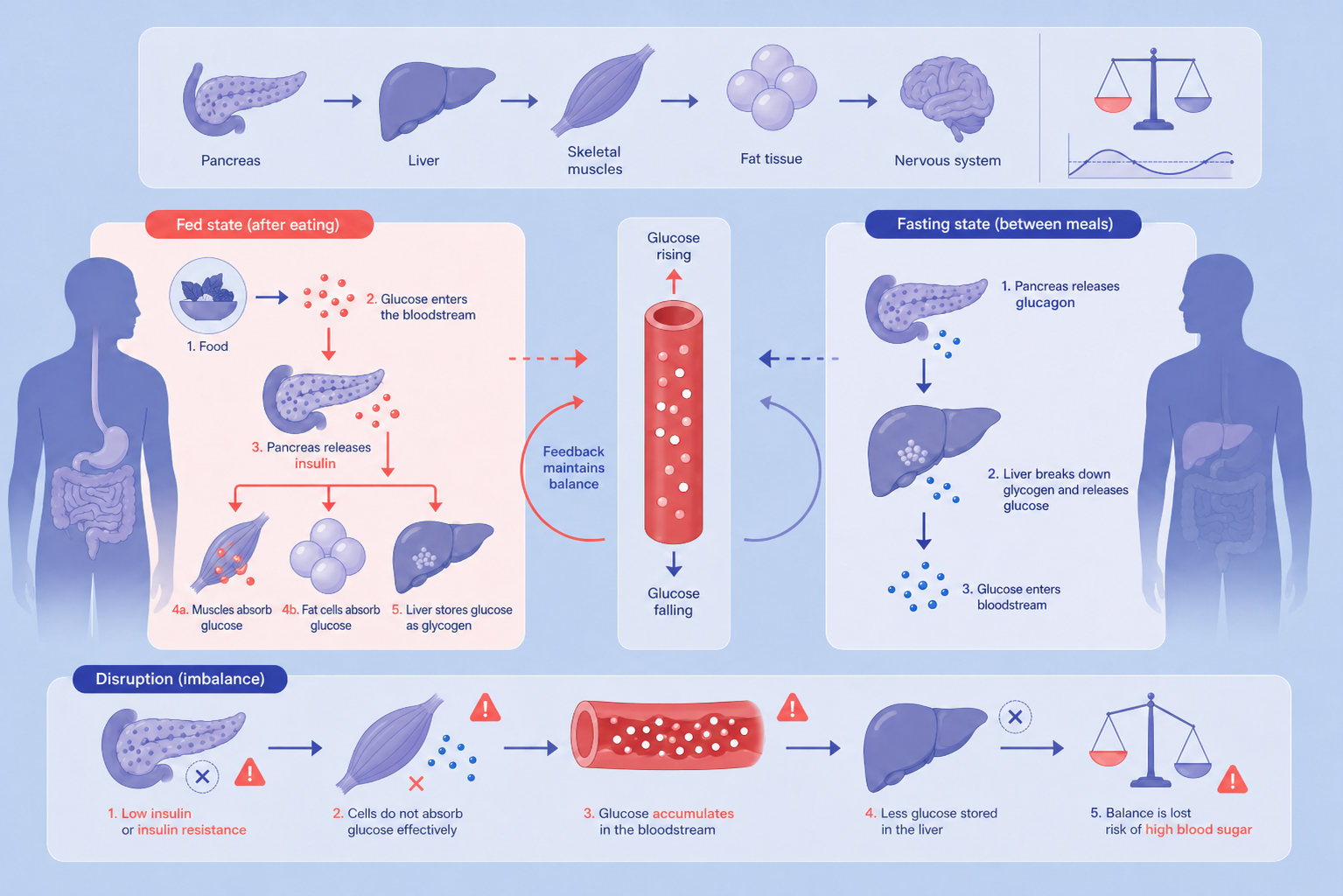
Wie funktioniert die Blutzuckerregulation?
Die Blutzuckerregulation ist ein körpereigenes Kontrollsystem, das den Blutzuckerspiegel in einem engen und gesunden Bereich hält.
Das zentrale Ziel besteht darin, die Glukosezufuhr aus der Nahrung und der Leber mit dem Glukoseverbrauch der Körpergewebe in Einklang zu bringen. Bei gesunden Menschen hält dieses Rückkopplungssystem den Blutzuckerspiegel typischerweise zwischen etwa 70 und 99 mg/dL und stellt so eine kontinuierliche Energieversorgung sicher, während gleichzeitig Schäden durch zu hohe oder zu niedrige Werte verhindert werden.
(Grafik nur auf Englisch verfügbar)
Welche gesundheitlichen Probleme entwickeln Menschen mit Diabetes?
Menschen mit Diabetes haben ein deutlich erhöhtes Risiko für schwerwiegende Gesundheitsprobleme, die Herz, Blutgefäße, Augen, Nieren und Nerven betreffen. In Ländern mit hohem Einkommen ist Diabetes eine der Hauptursachen für Herz-Kreislauf-Erkrankungen, Erblindung, Nierenversagen und Amputationen der unteren Extremitäten.
Beispiele:
- Herz-Kreislauf-Erkrankungen sind eine der häufigsten Komplikationen, mit einem etwa 2- bis 4-fach erhöhten Risiko für Herzinfarkt und Schlaganfall.
- Schäden an kleinen Blutgefäßen im Auge können zu Sehverlust führen; etwa 1 von 3 Menschen mit Diabetes ist im Laufe seines Lebens betroffen.
- Nierenerkrankungen treten deutlich häufiger auf, mit einem bis zu 10-fach erhöhten Risiko für Nierenversagen (end-stage renal disease, ESRD).
Nervenschäden, insbesondere in den unteren Extremitäten, können zu Gefühlsverlust führen und das Risiko für Verletzungen und Infektionen erhöhen. In schweren Fällen kann dies zu Amputationen führen – weltweit kommt es alle 20 bis 30 Sekunden zu einem diabetes bedingten Verlust einer unteren Extremität.
Diabetes erhöht zudem das Risiko für Erkrankungen der Mundgesundheit, einschließlich Zahnfleischerkrankungen, die eine der Hauptursachen für Zahnverlust sind.
Wie wird Diabetes behandelt?
Es gibt keine Heilung für Diabetes. Mit dem richtigen Ansatz können Menschen mit Diabetes jedoch ein aktives, gesundes Leben führen. Eine wirksame Behandlung konzentriert sich darauf, den Blutzucker zu kontrollieren, Komplikationen zu verhindern und die Therapie an individuelle Bedürfnisse anzupassen.
Folgende Maßnahmen haben sich bewährt:
1. Überwachung des Blutzuckerspiegels für die kurzfristige Kontrolle
Die Blutzuckermessung ist ein zentraler Bestandteil der Diabetesbehandlung. Sie liefert unmittelbares Feedback darüber, wie der Körper auf Ernährung, körperliche Aktivität, Medikamente oder andere Faktoren reagiert. So stehen Echtzeitdaten zur Verfügung, die helfen, den aktuellen Zustand besser zu verstehen.
Traditionell wird der Blutzucker mit einem Messgerät bestimmt, bei dem ein kleiner Tropfen Blut aus der Fingerkuppe entnommen wird.
In den letzten Jahren haben kontinuierliche Glukosemesssysteme (CGM) wie Dexcom G7 oder Abbott FreeStyle Libre 3 Plus zunehmend an Bedeutung gewonnen. Diese Geräte messen den Glukosespiegel rund um die Uhr und liefern Echtzeitdaten sowie Informationen über Trends, Muster und Schwankungen, die Einzelmessungen nicht erfassen können. Dadurch ermöglichen sie eine präzisere und individuellere Diabetesbehandlung.
2. Überwachung des HbA1c-Werts für die langfristige Kontrolle
Während die Blutzuckermessung kurzfristige Einblicke liefert, zeigt der HbA1c-Wert den durchschnittlichen Blutzucker über einen längeren Zeitraum, in der Regel die letzten zwei bis drei Monate.
Der HbA1c-Wert misst den Anteil des Hämoglobins in den roten Blutkörperchen, an den Glukose irreversibel gebunden ist. Da rote Blutkörperchen etwa 120 Tage im Körper zirkulieren, spiegelt der HbA1c-Wert die kumulative Glukosebelastung über die Zeit wider, wobei die letzten Wochen stärker gewichtet werden.
Im Gegensatz zur direkten Blutzuckermessung liefert der HbA1c-Wert kein momentanes Ergebnis, sondern ein Gesamtbild der langfristigen Blutzuckerkontrolle.
Damit ist er ein zentraler Indikator sowohl für die Diagnose als auch für das Management von Diabetes. Höhere HbA1c-Werte stehen im Zusammenhang mit dauerhaft erhöhtem Blutzucker und einem erhöhten Risiko für Folgeerkrankungen.
Die Ergebnisse müssen jedoch sorgfältig interpretiert werden. Bestimmte Erkrankungen, die die roten Blutkörperchen beeinflussen, wie Anämie, Blutverlust oder Nierenerkrankungen, können den HbA1c-Wert unabhängig vom tatsächlichen Blutzucker beeinflussen. Daher ist der HbA1c-Wert am aussagekräftigsten in Kombination mit regelmäßigen Blutzuckermessungen.
Gemeinsam liefern diese Messmethoden ergänzende Informationen: Während Blutzuckerwerte tägliche Entscheidungen unterstützen, bietet der HbA1c-Wert eine langfristige Perspektive. In der klinischen Praxis wird er häufig durch Kennzahlen aus kontinuierlichen Glukosemessungen wie „Time in Range“ (TIR) ergänzt.
3. Lebensstiländerungen für ein effektives Diabetesmanagement
Alltägliche Gewohnheiten haben einen erheblichen und messbaren Einfluss auf den Blutzucker. Studien zeigen, dass strukturierte Lebensstiländerungen ebenso wirksam sein können wie Medikamente.
- Ernährung optimieren und Mahlzeiten zeitlich planen: Kohlenhydrate beeinflussen den Blutzucker direkt. Daher ist es wichtig, die individuelle Verträglichkeit mithilfe von CGM-Systemen oder Messungen nach den Mahlzeiten zu bestimmen. Studien zeigen, dass die Insulinsensitivität oft am Morgen höher ist. Daher sollten Kohlenhydrate eher früher am Tag verzehrt, abends leichtere Mahlzeiten bevorzugt und, wenn möglich, zuerst Eiweiß und Gemüse gegessen werden. Große, späte Mahlzeiten sollten vermieden werden.
- Regelmäßig bewegen: Empfohlen werden mindestens 150 Minuten moderate Bewegung pro Woche. Körperliche Aktivität nach dem Essen, beispielsweise Spazierengehen, kann Blutzuckerspitzen nach den Mahlzeiten reduzieren.
- Rauchen aufgeben: Rauchen erhöht den Blutzucker, verschlechtert die Insulinwirkung und beschleunigt Gefäßschäden. Ein Rauchstopp bringt bereits innerhalb weniger Wochen messbare gesundheitliche Vorteile.
- Ausreichend schlafen: Schon eine Nacht mit schlechtem Schlaf kann die Insulinsensitivität vorübergehend reduzieren. Regelmäßige Schlafzeiten und der Verzicht auf späte Mahlzeiten unterstützen die Blutzuckerkontrolle.
- Stress reduzieren: Stress führt zur Ausschüttung von Cortisol, das den Blutzucker erhöht. Achtsamkeit, Bewegung und Atemtechniken können nachweislich helfen.
- Fußpflege beachten: Hoher Blutzucker kann die Durchblutung verringern und Nerven schädigen (diabetische Neuropathie). Dadurch steigt das Risiko für Verletzungen und Infektionen. Die Füße sollten täglich gewaschen, getrocknet und auf Veränderungen untersucht werden.
- Zahngesundheit erhalten: Diabetes erhöht das Risiko für Zahnfleischerkrankungen. Regelmäßige Zahnpflege und Kontrolluntersuchungen sind wichtig.
4. Medikamente wie verordnet einnehmen
Die meisten Menschen mit Diabetes benötigen Medikamente zur Kontrolle ihres Blutzuckerspiegels.
Bei Typ-1-Diabetes ist eine Insulintherapie erforderlich, die über Injektionen oder eine Insulinpumpe erfolgt.
Bei Typ-2-Diabetes beginnt die Behandlung häufig mit Metformin, das die Glukoseproduktion in der Leber reduziert.
Bei zusätzlichem Bedarf stehen moderne Wirkstoffklassen zur Verfügung: GLP-1-Rezeptoragonisten wie Semaglutid unterstützen die Blutzuckerkontrolle und Gewichtsreduktion, während SGLT2-Inhibitoren zusätzliche Vorteile für Herz und Nieren bieten.
Die Behandlung wird zunehmend individualisiert und orientiert sich an Risikofaktoren, Begleiterkrankungen und realen Versorgungsdaten.
Welche Herausforderungen gibt es heute in der Diabetesversorgung?
Trotz Fortschritten bleibt die Diabetesversorgung komplex. Der Zugang zu Insulin, kontinuierlichen Glukosemesssystemen (CGM) und spezialisierter Versorgung ist weiterhin ungleich verteilt, insbesondere in Ländern mit niedrigem und mittlerem Einkommen.
Darüber hinaus stellt das Leben mit Diabetes eine psychische Belastung dar, die mit erhöhten Raten von Stress und Depression einhergehen kann und die Behandlungsergebnisse beeinflusst.
Auf Systemebene spiegeln Ergebnisse aus randomisierten kontrollierten Studien (RCTs) nicht immer die Realität wider. Gleichzeitig erschweren fragmentierte Gesundheitsdaten langfristige Einblicke in Krankheitsverläufe. Bestimmte Gruppen, wie ältere Menschen oder Personen mit mehreren Erkrankungen, sind häufig unterrepräsentiert.
Zur Bewältigung dieser Herausforderungen gewinnen datenbasierte Ansätze wie Real-World-Daten zunehmend an Bedeutung.
Die Rolle von Real-World Daten beim Verständnis von Diabetes
Was sind Real-World-Daten?
Traditionell basieren medizinische Entscheidungen auf randomisierten kontrollierten Studien (RCTs). Diese Studien untersuchen jedoch oft ausgewählte Patientengruppen unter kontrollierten Bedingungen, die nicht immer die Realität widerspiegeln.
Beobachtungsstudien mit Real-World-Daten (RWD), wie elektronische Gesundheitsakten, Abrechnungsdaten oder Register, bieten eine ergänzende Perspektive. Sie zeigen, wie Behandlungen im Alltag wirken und helfen, Fragestellungen zu beantworten, die in klinischen Studien schwer zu untersuchen sind.
Daher werden RWD zunehmend von Ärzt:innen, Forschenden und Regulierungsbehörden genutzt, um Entscheidungen zu unterstützen und die Versorgung zu verbessern. Standardisierte Datenmodelle wie OMOP ermöglichen konsistente Analysen über unterschiedliche Datenquellen hinweg.
Beobachtungsstudien in der Diabetesforschung
Ein bedeutendes Beispiel ist die LEGEND-T2DM-Studie, eine groß angelegte, föderierte Analyse innerhalb der OHDSI-Community. Sie untersuchte die Wirksamkeit und Sicherheit von Zweitlinientherapien für Typ-2-Diabetes anhand von 13 internationalen Datenbanken, die alle nach dem OMOP-Datenmodell standardisiert waren.
Durch die Anwendung eines konsistenten analytischen Ansatzes über verschiedene Gesundheitssysteme hinweg konnte die Studie robuste und reproduzierbare Real-World-Evidenz im großen Maßstab generieren. Sie zeigte, dass gut konzipierte Beobachtungsstudien klinische Studien ergänzen und in einigen Fällen eine vergleichbare Aussagekraft erreichen können, und unterstreicht damit die zunehmende methodische Qualität der Versorgungsforschung.
Aufbauend auf diesen Entwicklungen ermöglichen Plattformen wie Data2Evidence von Data4Life eine kollaborative Forschung über Institutionsgrenzen hinweg, ohne dass sensible Patientendaten ausgetauscht werden müssen. Dies unterstützt schnellere und transparentere Studien und beschleunigt die Evidenzgenerierung im Bereich Diabetes.
Die Zukunft der Diabetesversorgung
Mit zunehmender Standardisierung von Gesundheitsdaten durch Ansätze wie das OMOP Common Data Model wird es einfacher, Daten konsistent über Institutionen hinweg zu analysieren. Dies verbessert die Datenqualität, fördert Interoperabilität und schafft die Grundlage für groß angelegte, verlässliche Forschung.
Darauf aufbauend helfen Fortschritte in den Bereichen künstliche Intelligenz und digitale Gesundheit, Real-World-Daten in konkrete Maßnahmen umzusetzen. Von der frühzeitigen Risikoerkennung bis hin zu personalisierten Therapieentscheidungen ermöglichen diese Technologien eine proaktivere und individuellere Versorgung.
Wichtige Erkenntnisse
- Diabetes ist eine chronische Erkrankung, die lebenslange Behandlung erfordert
- Früherkennung und Monitoring sind entscheidend
- Lebensstiländerungen verbessern die Behandlungsergebnisse erheblich
- Real-World-Daten prägen die Zukunft der Diabetesversorgung
Gemeinsam weisen diese Entwicklungen den Weg zu einer proaktiven, personalisierten und datengetriebenen Diabetesversorgung. Bei Data4Life arbeiten wir daran, diese Grundlage zu stärken und Forschenden, Ärzt:innen und Gesundheitssystemen zu helfen, die notwendige Evidenz zur Verbesserung der Versorgung zu generieren.
Die Inhalte dieses Artikels geben den aktuellen wissenschaftlichen Stand zum Zeitpunkt der Veröffentlichung wieder und wurden nach bestem Wissen und Gewissen verfasst. Dennoch kann der Artikel keine medizinische Beratung und Diagnose ersetzen. Bei Fragen wenden Sie sich an Ihren Allgemeinarzt.
Ursprünglich veröffentlicht am